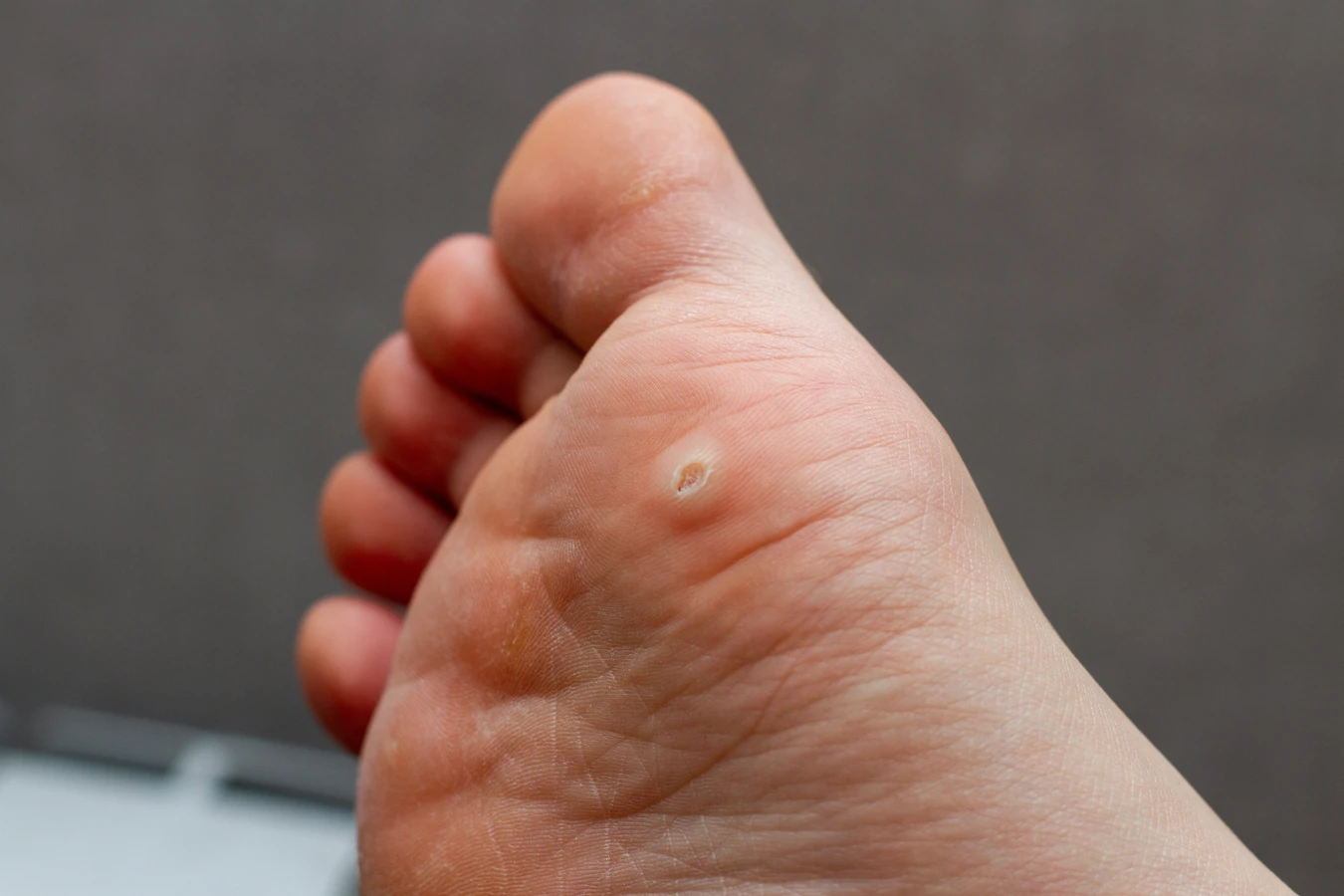
Kurzajki, znane również jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Zwykle przyjmują postać małych, szorstkich narośli, które pojawiają się na skórze, najczęściej na dłoniach i stopach. Chociaż zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a w niektórych przypadkach mogą prowadzić do dyskomfortu estetycznego. Zrozumienie genezy kurzajek jest kluczowe do podjęcia odpowiednich kroków w celu ich leczenia i zapobiegania nawrotom. Wiele osób zastanawia się, co tak naprawdę powoduje ich powstawanie i jakie czynniki sprzyjają ich rozwojowi. Kluczowym czynnikiem sprawczym jest specyficzny rodzaj wirusa, który infekuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania. Ten proces skutkuje charakterystycznym wyglądem brodawek. Rozpoznanie kurzajki często nie stanowi problemu, jednak w niektórych przypadkach, zwłaszcza przy nietypowych zmianach skórnych, konieczna może być konsultacja z lekarzem dermatologiem. Ważne jest, aby nie lekceważyć żadnych zmian skórnych i w razie wątpliwości skonsultować się ze specjalistą, który postawi trafną diagnozę i zaleci odpowiednią terapię.
Charakterystyczne cechy kurzajek to ich szorstka powierzchnia, często z widocznymi czarnymi punkcikami, które są w rzeczywistości drobnymi naczyniami krwionośnymi zatrzymanymi w rozrastającym się naskórku. Mogą być płaskie lub wypukłe, pojedyncze lub występować w skupiskach, tworząc tzw. mozaikę. Lokalizacja jest bardzo zróżnicowana – najczęściej pojawiają się na grzbietach dłoni, palcach, ale także na stopach (szczególnie podeszwach, gdzie mogą być mylone z odciskami), łokciach, kolanach, a nawet na twarzy czy w okolicy narządów płciowych. Rodzaj wirusa i miejsce jego infekcji determinują wygląd i umiejscowienie kurzajki. Zrozumienie tych podstawowych informacji pozwala na lepsze zrozumienie problemu, z którym się zmagamy.
Główna przyczyna powstawania kurzajek czyli wirus HPV
Zasadniczym powodem, dla którego na skórze pojawiają się kurzajki, jest infekcja wirusowa wywołana przez wiriony z rodziny wirusów brodawczaka ludzkiego, powszechnie znanych jako HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów tego wirusa, a każdy z nich ma predyspozycje do infekowania określonych obszarów skóry i błon śluzowych, powodując różne rodzaje brodawek. Wirus HPV jest niezwykle powszechny i często przenosi się przez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych łaźniach, prysznicach czy salach gimnastycznych. Szczególnie podatne na infekcję są miejsca, gdzie skóra jest uszkodzona, na przykład przez drobne skaleczenia, otarcia czy pęknięcia. Wirus wnika wówczas do głębszych warstw naskórka, gdzie zaczyna się namnażać, powodując nieprawidłowy wzrost komórek.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje pojawieniem się kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć infekcję, zanim zdąży ona wywołać widoczne zmiany. Jednak u niektórych osób, zwłaszcza tych z osłabioną odpornością (np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu lub niedożywienia), wirus może przetrwać i doprowadzić do rozwoju brodawek. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się pierwszych objawów, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie zidentyfikować źródło zakażenia i moment, w którym doszło do infekcji.
Wirus HPV jest bardzo zakaźny. Przenosi się poprzez bezpośredni kontakt z zainfekowaną skórą lub przez pośrednie dotykanie przedmiotów, które miały kontakt z wirusem. Do miejsc szczególnie sprzyjających transmisji należą wilgotne i ciepłe środowiska, takie jak baseny, sauny, siłownie czy szatnie. Drobne uszkodzenia naskórka, na przykład zadrapania czy skaleczenia, ułatwiają wirusowi wniknięcie do organizmu. Po zakażeniu wirus HPV powoduje przyspieszone namnażanie się komórek naskórka, co prowadzi do powstania charakterystycznych, często guzkowatych zmian skórnych, czyli brodawek.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
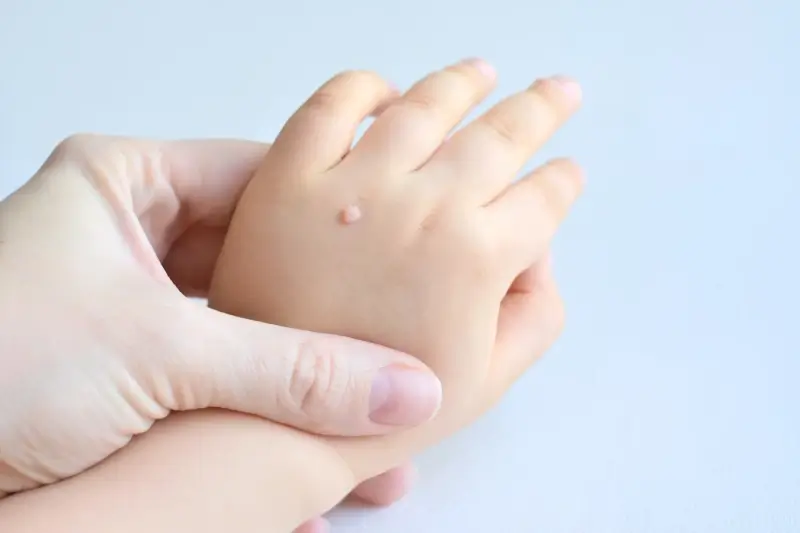
Kolejnym istotnym czynnikiem jest wilgotne środowisko. Wirus HPV doskonale czuje się w ciepłych i wilgotnych miejscach, dlatego miejsca takie jak baseny, sauny, publiczne prysznice czy szatnie są idealnymi ogniskami zakażeń. Długotrwałe moczenie skóry, na przykład podczas pływania, może również naruszać jej barierę ochronną, ułatwiając wirusowi wniknięcie. Ponadto, nadmierne pocenie się, zwłaszcza dłoni i stóp, tworzy idealne warunki do rozwoju wirusa. Warto również zwrócić uwagę na fakt, że noszenie ciasnego, nieprzewiewnego obuwia, szczególnie w ciepłe dni, może sprzyjać infekcjom grzybiczym i bakteryjnym, które osłabiają skórę i czynią ją bardziej podatną na zakażenie HPV.
Ważnym aspektem jest również obecność uszkodzeń skóry. Drobne skaleczenia, otarcia, pęknięcia naskórka, czy nawet zadrapania stanowią bramę dla wirusa HPV do wniknięcia do organizmu. Dlatego osoby, które często mają kontakt z powierzchniami mogącymi przenosić wirusa, a jednocześnie ich skóra jest uszkodzona, są bardziej narażone na infekcję. Do takich sytuacji zalicza się na przykład pielęgniarki, rehabilitanci czy osoby pracujące w branży usługowej, gdzie częsty kontakt z wodą i środkami dezynfekującymi może prowadzić do wysuszenia i pękania skóry. Szczególną ostrożność powinny zachować osoby cierpiące na choroby skóry, takie jak atopowe zapalenie skóry czy łuszczyca, które charakteryzują się osłabioną barierą naskórkową.
Dodatkowo, istnieją pewne okoliczności, które mogą zwiększać ryzyko rozwoju kurzajek:
- Dzieci i młodzież są grupą szczególnie narażoną ze względu na rozwijający się układ odpornościowy i większą skłonność do drapania zmian skórnych, co sprzyja rozprzestrzenianiu się wirusa.
- Osoby mające częsty kontakt z osobami zakażonymi, np. członkowie rodziny, mogą być bardziej narażone na transmisję wirusa.
- Osoby z chorobami współistniejącymi, które osłabiają układ odpornościowy, takie jak cukrzyca, HIV/AIDS czy nowotwory.
- Używanie tych samych przedmiotów osobistego użytku, takich jak ręczniki, maszynki do golenia czy obcinaczki do paznokci, przez osoby zdrowe i zakażone.
- Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, takich jak baseny czy siłownie.
Jak dochodzi do przenoszenia kurzajek między ludźmi
Przenoszenie się wirusa HPV, odpowiedzialnego za powstawanie kurzajek, jest procesem, który może odbywać się na kilka sposobów, często subtelnych i trudnych do zauważenia. Najczęstszym mechanizmem jest bezpośredni kontakt skóra do skóry. Oznacza to, że wystarczy dotknąć osoby, która ma kurzajkę, aby potencjalnie przenieść wirusa na swoją skórę. Szczególnie łatwo jest o to w przypadku drobnych uszkodzeń naskórka, które stanowią otwartą drogę dla wirusa. Dotyczy to nie tylko bezpośredniego dotykania, ale również wspólnego korzystania z przedmiotów, które miały kontakt z zainfekowaną skórą. Wirus może przetrwać na powierzchniach przez pewien czas, co stwarza ryzyko zakażenia.
Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności i temperaturze, są idealnymi środowiskami do rozprzestrzeniania się wirusa HPV. Baseny, sauny, publiczne prysznice, szatnie sportowe, a nawet sale gimnastyczne mogą być źródłem zakażenia. Chodzenie boso po wilgotnych podłogach w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Wirus HPV jest bardzo odporny na wysuszenie, co oznacza, że może przeżyć na powierzchniach takich jak podłogi, ręczniki czy klamki przez dłuższy czas. Dlatego tak ważne jest zachowanie podstawowych zasad higieny, takich jak unikanie chodzenia boso w miejscach publicznych i stosowanie własnych ręczników.
Autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną u tej samej osoby, jest również częstym zjawiskiem. Drapanie kurzajki, a następnie dotykanie innej części ciała, może spowodować pojawienie się nowych brodawek w nowym miejscu. Dzieci są szczególnie podatne na autoinokulację ze względu na ich skłonność do drapania i badania zmian skórnych. Wirus może być przenoszony również przez drobne skaleczenia czy otarcia na skórze, które ułatwiają mu wniknięcie do organizmu. Dlatego też, po zauważeniu kurzajki, powinno się unikać jej drapania i dotykania, aby zapobiec rozprzestrzenianiu się wirusa.
Warto również wspomnieć o możliwości przenoszenia wirusa przez przedmioty osobistego użytku. Wspólne używanie ręczników, maszynek do golenia, pilników do paznokci czy nawet obuwia może prowadzić do transmisji wirusa HPV. Z tego powodu zaleca się unikanie dzielenia się tego typu przedmiotami z innymi osobami, zwłaszcza jeśli istnieje podejrzenie, że jedna z nich jest zakażona. W przypadku kurzajek zlokalizowanych na stopach, tzw. brodawek podeszwowych, ryzyko zakażenia zwiększa się w wyniku chodzenia boso po publicznych miejscach lub noszenia cudzego obuwia. Podsumowując, świadomość dróg przenoszenia wirusa jest kluczowa w profilaktyce i zapobieganiu dalszemu rozprzestrzenianiu się kurzajek.
Mity i fakty dotyczące powstawania kurzajek
Wokół kurzajek narosło wiele mitów i błędnych przekonań, które często utrudniają zrozumienie problemu i skuteczne radzenie sobie z nim. Jednym z najpopularniejszych mitów jest przekonanie, że kurzajki powstają w wyniku kontaktu z ropuchami lub żabami. Jest to całkowicie nieprawdziwe. Wirusy HPV, które powodują kurzajki, nie występują u płazów. Mit ten prawdopodobnie wywodzi się z dawnych czasów, kiedy wiedza o chorobach była ograniczona, a wygląd kurzajek mógł kojarzyć się z czymś nieprzyjemnym i „brudnym”. W rzeczywistości, jak już wspomniano, jedyną przyczyną kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego.
Innym powszechnym mitem jest przekonanie, że kurzajki można wyleczyć za pomocą magicznych lub „babcinych” sposobów, które nie mają naukowego uzasadnienia. Chociaż niektóre metody domowe mogą przynosić ulgę w objawach lub wspierać proces gojenia, nie zawsze są one skuteczne w eliminacji samego wirusa. Wiele z tych metod, na przykład smarowanie kurzajek sokiem z mniszka lekarskiego czy przywiązywanie nici do brodawki, może być nieskutecznych, a nawet szkodliwych, prowadząc do podrażnień skóry lub wtórnych infekcji. Zawsze warto podchodzić z rezerwą do niepotwierdzonych naukowo metod leczenia i w razie wątpliwości konsultować się z lekarzem lub farmaceutą.
Często pojawia się również pytanie, czy kurzajki są niebezpieczne. W większości przypadków kurzajki są łagodne i samoistnie znikają po pewnym czasie, gdy układ odpornościowy zwalczy infekcję. Jednakże, niektóre typy wirusa HPV mogą powodować zmiany, które wymagają szczególnej uwagi. Na przykład, brodawki płciowe, wywoływane przez inne typy wirusa HPV, mogą być związane z podwyższonym ryzykiem rozwoju raka szyjki macicy u kobiet. Z tego powodu szczepienia przeciwko HPV są zalecane jako forma profilaktyki tych poważniejszych konsekwencji. W przypadku brodawek na skórze, choć zazwyczaj niegroźne, mogą być bolesne, utrudniać codzienne funkcjonowanie lub być źródłem dyskomfortu estetycznego. Ponadto, istnieje bardzo rzadkie ryzyko, że niektóre rodzaje brodawek skórnych mogą przekształcić się w zmiany złośliwe, zwłaszcza u osób z poważnie osłabioną odpornością. Dlatego regularne samokontrole skóry i konsultacje z lekarzem w przypadku niepokojących zmian są zawsze wskazane.
Warto również rozprawić się z mitem, że kurzajki pojawiają się tylko u osób zaniedbanych higienicznie. Jak zostało już wielokrotnie podkreślone, kurzajki są spowodowane przez wirusa, który może zainfekować każdego, niezależnie od poziomu higieny. Nawet osoby dbające o czystość mogą zarazić się wirusem HPV w miejscach publicznych lub przez kontakt z zainfekowaną osobą. Co więcej, nadmierne mycie i stosowanie silnych detergentów może wysuszać skórę i naruszać jej naturalną barierę ochronną, co paradoksalnie może zwiększać podatność na infekcje.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana i konieczna. Przede wszystkim, jeśli brodawki są bardzo bolesne, szybko się rozrastają, krwawią lub wykazują nietypowe zmiany w wyglądzie (np. zmianę koloru, kształtu, pojawienie się wrzodów), należy niezwłocznie skonsultować się z dermatologiem. Takie objawy mogą sugerować inne, poważniejsze schorzenia skóry, które wymagają specjalistycznej diagnostyki i leczenia. Samodzielne próby usunięcia takich zmian mogą być niebezpieczne i prowadzić do komplikacji.
Kolejnym sygnałem alarmowym jest lokalizacja kurzajek. Jeśli brodawki pojawiają się w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych, na błonach śluzowych lub w miejscach, gdzie łatwo o ich przypadkowe uszkodzenie (np. na karku pod kołnierzykiem), zawsze zaleca się konsultację lekarską. Usunięcie takich zmian przez specjalistę jest często bezpieczniejsze i bardziej skuteczne, minimalizując ryzyko powikłań, blizn czy nawrotów. Szczególnie ostrożne powinny być osoby cierpiące na cukrzycę lub choroby układu krążenia, u których gojenie się ran może być utrudnione, a infekcje stanowią większe ryzyko.
Jeśli mimo stosowania domowych metod leczenia lub preparatów dostępnych bez recepty, kurzajki nie znikają po kilku tygodniach lub miesiącach, lub wręcz przeciwnie, jest ich coraz więcej, warto zgłosić się do lekarza. Długotrwałe utrzymywanie się brodawek może świadczyć o osłabionej odporności lub o tym, że zastosowane metody nie są wystarczająco skuteczne. Lekarz dermatolog może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię, czy aplikację silniejszych preparatów chemicznych lub leków na receptę. Czasami konieczne może być również pobranie wycinka zmiany do badania histopatologicznego, aby wykluczyć inne schorzenia.
Warto również pamiętać o szczególnej grupie pacjentów. U dzieci, zwłaszcza małych, które nie potrafią świadomie unikać dotykania zmian skórnych, oraz u osób z obniżoną odpornością (np. po chemioterapii, przeszczepach narządów, zakażonych HIV), zaleca się wcześniejszą konsultację lekarską. W tych przypadkach ryzyko rozprzestrzeniania się infekcji i powikłań jest wyższe, a leczenie powinno być prowadzone pod ścisłym nadzorem medycznym. Lekarz oceni sytuację, dobierze najbezpieczniejszą i najskuteczniejszą metodę leczenia, a także doradzi w kwestii profilaktyki nawrotów.
„`