Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić źródło dyskomfortu, bólu, a także obniżać pewność siebie, szczególnie gdy pojawiają się w widocznych miejscach. Zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania infekcjom i skutecznego leczenia. Głównym winowajcą odpowiedzialnym za rozwój kurzajek jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus).
Ten niezwykle zróżnicowany wirus obejmuje ponad sto jego typów, z których wiele ma powinowactwo do skóry i błon śluzowych. Nie wszystkie typy HPV powodują kurzajki, ale te, które to robią, potrafią być wyjątkowo podstępne. Wirus wnika do organizmu poprzez drobne uszkodzenia naskórka, takie jak skaleczenia, zadrapania czy otarcia, które mogą być niezauważalne gołym okiem. Po wniknięciu do komórek naskórka, wirus namnaża się, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego, grudkowego wykwitu na skórze.
Rozpoznanie kurzajki jest zazwyczaj stosunkowo proste, choć w niektórych przypadkach może wymagać konsultacji z lekarzem. Typowe brodawki są twarde, uniesione nad powierzchnię skóry, o nierównej, grudkowatej powierzchni. Mogą przybierać różne rozmiary i kształty, od niewielkich punkcików po większe skupiska. Ich kolor waha się od cielistego, przez różowy, aż po brązowy. Lokalizacja kurzajek jest również zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach, łokciach i kolanach, ale mogą wystąpić praktycznie wszędzie na ciele. Niektóre typy brodawek, jak te na stopach (brodawki podeszwowe), mogą rosnąć do wewnątrz, sprawiając ból podczas chodzenia, a ich powierzchnia może być pokryta drobnymi czarnymi punkcikami, które są zatrzymanymi naczyniami krwionośnymi.
Główne czynniki sprzyjające powstawaniu kurzajek u ludzi
Chociaż główną przyczyną powstawania kurzajek jest zakażenie wirusem HPV, istnieje szereg czynników, które znacząco zwiększają ryzyko nabycia infekcji i rozwoju widocznych zmian skórnych. Osłabiony układ odpornościowy jest jednym z najistotniejszych czynników predysponujących. Gdy organizm nie jest w stanie efektywnie zwalczać wirusów, HPV ma większe szanse na przetrwanie i namnożenie się w komórkach skóry. Do osłabienia odporności może prowadzić wiele czynników, takich jak przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu, choroby przewlekłe, a także przyjmowanie leków immunosupresyjnych.
Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa HPV. Dlatego też miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, szatnie czy łaźnie, stanowią potencjalne źródło zakażenia. Kontakt skóry z zakażonymi powierzchniami w takich miejscach jest bardzo łatwy, a wirus może przetrwać na nich przez pewien czas. Długotrwałe moczenie skóry, na przykład podczas kąpieli, również może sprawić, że naskórek staje się bardziej podatny na penetrację wirusa.
Uszkodzenia skóry, nawet te najmniejsze, otwierają drogę dla wirusa. Drapanie, skaleczenia, otarcia, ukąszenia owadów czy choroby skóry takie jak egzema, mogą tworzyć idealne „bramy wejściowe” dla HPV. Dzieci, ze względu na delikatniejszą skórę i często mniejszą świadomość higieny, są szczególnie narażone na takie mikrourazy. Ponadto, nawyk obgryzania paznokci czy skubania skórek może prowadzić do przenoszenia wirusa z jednej części ciała na drugą.
Współżycie płciowe jest główną drogą przenoszenia się niektórych typów HPV, które powodują brodawki narządów płciowych (kłykciny kończyste), ale nie jest to droga zakażenia typowymi kurzajkami na dłoniach czy stopach. Sam fakt kontaktu skóra do skóry jest wystarczający do przeniesienia wirusa. Osoby pracujące w zawodach wymagających częstego kontaktu z wodą lub mające uszkodzoną skórę (np. pracownicy gastronomii, rolnicy) mogą być bardziej narażone.
Sposoby przenoszenia się wirusa powodującego kurzajki
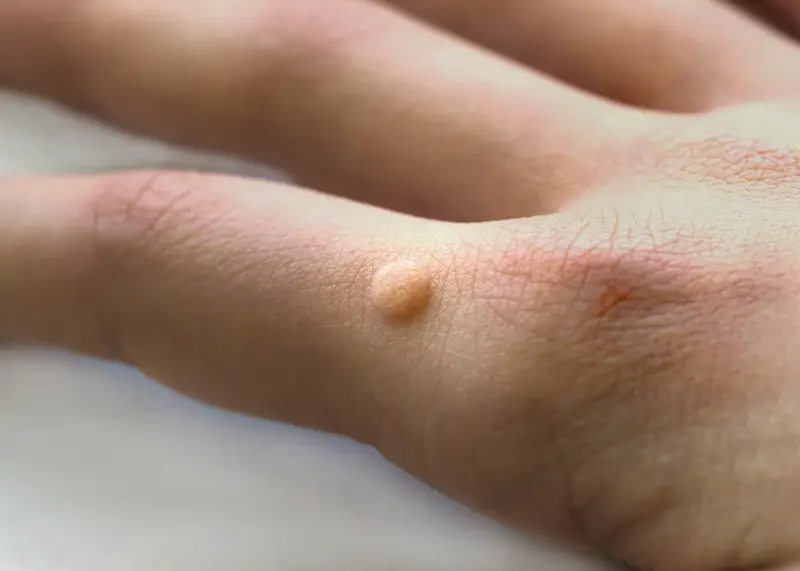
Wirus może również przetrwać na przedmiotach i powierzchniach, z którymi miały kontakt osoby zakażone. Dotyczy to szczególnie miejsc wilgotnych i ciepłych, gdzie wirus jest bardziej odporny. Możemy mówić tu o takich miejscach jak:
- Podłogi w publicznych prysznicach, basenach i saunach.
- Wspólne ręczniki i inne materiały higieniczne.
- Sprzęt sportowy, który jest używany przez wiele osób.
- Klamki, poręcze i inne powierzchnie w miejscach publicznych.
Dotknięcie takiej zakażonej powierzchni, a następnie dotknięcie własnej skóry, zwłaszcza jeśli jest ona uszkodzona, może doprowadzić do przeniesienia wirusa i rozwoju kurzajki. Jest to tzw. droga pośrednia zakażenia.
Autoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną, jest kolejnym częstym sposobem rozprzestrzeniania się kurzajek. Osoba, która już ma kurzajkę, może przypadkowo przenieść wirusa w inne miejsce na swoim ciele poprzez drapanie, dotykanie lub golenie. Dzieci są tu szczególnie podatne, ponieważ często nieświadomie przenoszą wirusa z zainfekowanych miejsc na twarzy czy rękach do innych części ciała.
Czynniki takie jak osłabiona odporność organizmu, uszkodzenia skóry (np. drobne ranki, zadrapania, otarcia) oraz długotrwałe narażenie na wilgoć i ciepło znacząco zwiększają ryzyko zakażenia wirusem HPV i rozwinięcia się kurzajek. Osoby z obniżoną odpornością, np. po przeszczepach narządów, chorujące na AIDS, lub poddawane chemioterapii, są bardziej podatne na cięższe i rozleglejsze zmiany skórne wywołane przez HPV.
Jak można zarazić się kurzajkami od innych osób
Zakażenie kurzajkami od innej osoby jest procesem, który wymaga spełnienia kilku warunków, ale jego potencjalna łatwość sprawia, że problem ten jest tak powszechny. Kluczowym elementem jest bezpośredni kontakt z wirusem HPV, który jest odpowiedzialny za powstawanie brodawek. Wirusem można zarazić się poprzez fizyczny kontakt skóra do skóry z osobą, która posiada aktywne kurzajki. Dotyczy to sytuacji takich jak podawanie ręki, przytulanie, czy wspólne korzystanie z przedmiotów osobistego użytku.
Miejsca publiczne o podwyższonej wilgotności i temperaturze stanowią idealne środowisko dla wirusa HPV. Baseny, sauny, łaźnie, szatnie, a także siłownie to miejsca, gdzie ryzyko zakażenia jest szczególnie wysokie. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy ławki, a następnie wniknąć do organizmu przez drobne uszkodzenia naskórka, które są powszechne na stopach czy dłoniach.
Wspólne korzystanie z przedmiotów, które miały kontakt ze skórą osoby zakażonej, również może prowadzić do przeniesienia wirusa. Dotyczy to ręczników, odzieży, obuwia, a nawet narzędzi kosmetycznych, takich jak cążki czy pilniki. Ważne jest, aby unikać dzielenia się tego typu przedmiotami, zwłaszcza jeśli mamy do czynienia z osobami, u których podejrzewamy infekcję HPV.
Należy pamiętać, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajki. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Jednakże, pewne czynniki mogą zwiększyć podatność na infekcję:
- Osłabiony układ odpornościowy (spowodowany chorobą, stresem, lekami).
- Drobne uszkodzenia skóry (otarcia, skaleczenia, pęknięcia).
- Długotrwałe narażenie skóry na wilgoć.
- Nawyk obgryzania paznokci lub skubania skórek.
W przypadkach brodawek narządów płciowych (kłykcin), wirus przenosi się głównie drogą kontaktu seksualnego, choć może być również przeniesiony przez kontakt ze zakażonymi powierzchniami w okolicy narządów płciowych. Ważne jest, aby zawsze dbać o higienę osobistą i unikać sytuacji, które mogą sprzyjać przenoszeniu się wirusów.
Czynniki związane z stylem życia a ryzyko powstawania kurzajek
Styl życia odgrywa znaczącą rolę w kontekście podatności na infekcje wirusowe, w tym te powodujące kurzajki. Osoby prowadzące życie obfitujące w stres, niedobory snu i niezdrową dietę, często posiadają osłabiony system odpornościowy. W momencie, gdy układ immunologiczny nie funkcjonuje optymalnie, staje się on mniej efektywny w zwalczaniu patogenów, w tym wirusa HPV. Przewlekły stres może prowadzić do zmian hormonalnych i obniżenia liczby limfocytów, komórek kluczowych dla odpowiedzi immunologicznej, co otwiera drzwi dla wirusa do rozwoju.
Niewłaściwa higiena osobista, szczególnie w kontekście miejsc publicznych, jest kolejnym istotnym czynnikiem. Regularne mycie rąk, unikanie dzielenia się osobistymi przedmiotami, a także dbanie o higienę stóp, zwłaszcza po wizytach na basenie czy siłowni, może znacząco zredukować ryzyko zakażenia. Noszenie odkrytych butów w miejscach publicznych, takich jak baseny czy ogólnodostępne prysznice, zwiększa ekspozycję na wirusa obecnego na wilgotnych powierzchniach.
Częste urazy skóry, które mogą być wynikiem aktywnego trybu życia, pracy fizycznej, lub specyficznych aktywności sportowych, tworzą dogodne warunki do wniknięcia wirusa HPV do organizmu. Drobne skaleczenia, otarcia, pęknięcia naskórka na dłoniach czy stopach stanowią „otwartą bramę” dla wirusów. Warto zadbać o szybkie opatrywanie wszelkich ran i unikać ich kontaktu z potencjalnie zakażonymi powierzchniami.
Nawyki takie jak obgryzanie paznokci, skubanie skórek wokół paznokci, czy drapanie istniejących kurzajek, mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała. Ten proces, zwany autoinfekcją, jest bardzo częsty, szczególnie u dzieci, które nie zawsze są świadome ryzyka związanego z takimi zachowaniami. Utrzymanie skóry w dobrym stanie, nawilżonej i wolnej od drobnych uszkodzeń, jest kluczowe w zapobieganiu infekcjom.
Czy dzieci są bardziej podatne na kurzajki niż dorośli
Dzieci rzeczywiście są grupą, która często zmaga się z kurzajkami, co wynika z kilku kluczowych czynników związanych z ich fizjologią i zachowaniem. Ich układ odpornościowy jest wciąż w fazie rozwoju i dojrzewania, co sprawia, że nie jest on tak silny i doświadczony w walce z różnorodnymi patogenami jak u dorosłych. Młodszy organizm może mieć większą trudność w skutecznym zwalczeniu wirusa HPV po pierwszym kontakcie, co zwiększa prawdopodobieństwo rozwoju kurzajek.
Aktywny tryb życia dzieci, pełen zabawy, biegania i eksploracji, nieuchronnie prowadzi do częstszych drobnych urazów skóry. Zadrapania, otarcia, skaleczenia na dłoniach i kolanach to codzienność dla wielu maluchów. Te, często niezauważalne dla oka, uszkodzenia naskórka stanowią idealne „drzwi wejściowe” dla wirusa HPV, który łatwo może wniknąć do komórek skóry i rozpocząć proces infekcji.
Zachowania typowe dla dzieci, takie jak obgryzanie paznokci, wkładanie rąk do buzi, czy drapanie swędzących miejsc, przyczyniają się do łatwiejszego przenoszenia wirusa. Jeśli dziecko ma kurzajkę na dłoni, może przez przypadek przenieść wirusa na inne części swojego ciała, na przykład na twarz, podczas dotykania jej po kontakcie z zainfekowaną skórą. Jest to tak zwana autoinfekcja, która jest bardzo powszechna w populacji dziecięcej.
Miejsca, w których dzieci spędzają dużo czasu, takie jak place zabaw, przedszkola, szkoły i baseny, są często zbiorowiskami wirusa HPV. Szczególnie wilgotne i ciepłe środowiska, takie jak mokre podłogi w szatniach czy na brodzikach, sprzyjają przetrwaniu i namnażaniu się wirusa. Kontakt z zakażonymi powierzchniami w takich miejscach, a następnie z własną skórą, może prowadzić do zakażenia.
Warto również zauważyć, że dzieci często mają mniejszą świadomość ryzyka związanego z kontaktem z potencjalnymi źródłami zakażenia. Mogą nie rozumieć potrzeby utrzymania higieny lub unikania dzielenia się przedmiotami, co dodatkowo zwiększa ich podatność na infekcje wirusowe, w tym kurzajki. Regularna edukacja na temat higieny i unikania kontaktu z widocznymi zmianami skórnymi u innych osób może pomóc w zapobieganiu problemowi.
Znaczenie odpowiedniej higieny w zapobieganiu kurzajkom
Właściwa higiena osobista stanowi pierwszą i jedną z najskuteczniejszych linii obrony przed wieloma infekcjami, a kurzajki nie są wyjątkiem. Regularne i dokładne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem, a także po skorzystaniu z toalety publicznej, jest absolutnie kluczowe. Wirus HPV, przenoszący się przez kontakt, może znajdować się na wielu powierzchniach, a czyste ręce minimalizują ryzyko przeniesienia go na własną skórę.
Unikanie dzielenia się osobistymi przedmiotami, które mają bezpośredni kontakt ze skórą, jest równie ważne. Dotyczy to ręczników, maszynek do golenia, a nawet ubrań czy obuwia. Jeśli ktoś w rodzinie ma kurzajki, powinien używać własnych ręczników i dbać o dezynfekcję przedmiotów, które mogły mieć kontakt z zainfekowaną skórą. Szczególną ostrożność należy zachować w miejscach publicznych.
W miejscach takich jak baseny, siłownie, czy ogólnodostępne prysznice, gdzie ryzyko kontaktu z wirusem jest podwyższone, warto stosować się do kilku zasad. Noszenie odpowiedniego obuwia, na przykład klapek, chroni stopy przed bezpośrednim kontaktem z zakażonymi podłogami. Po skorzystaniu z takich obiektów, należy dokładnie umyć i osuszyć stopy, aby usunąć ewentualne drobnoustroje.
Dbanie o stan skóry jest kolejnym elementem profilaktyki. Zatrzymanie drobnych uszkodzeń naskórka, takich jak skaleczenia, otarcia czy pęknięcia, jest istotne, ponieważ stanowią one „otwartą bramę” dla wirusa HPV. Regularne nawilżanie skóry, szczególnie w okresach suchych, może pomóc utrzymać jej barierę ochronną w dobrym stanie. W przypadku wystąpienia drobnych ran, należy je szybko oczyścić i zabezpieczyć opatrunkiem.
Nawyki takie jak obgryzanie paznokci czy skubanie skórek, które często prowadzą do uszkodzeń skóry wokół paznokci, powinny być eliminowane. Te obszary stają się wówczas bardziej podatne na infekcje wirusowe. Edukacja, zwłaszcza dzieci, na temat znaczenia higieny i unikania kontaktu z potencjalnymi źródłami zakażenia, jest niezwykle ważna w długoterminowej perspektywie zapobiegania kurzajkom.
Czy szczepienia przeciwko HPV chronią przed kurzajkami na skórze
Szczepienia przeciwko wirusowi brodawczaka ludzkiego (HPV) są niezwykle skuteczną metodą zapobiegania infekcjom wywoływanym przez określone typy tego wirusa. Należy jednak jasno zaznaczyć, że dostępne szczepionki mają na celu ochronę przed tymi typami HPV, które są najczęściej odpowiedzialne za rozwój raka szyjki macicy, odbytu, gardła oraz kłykcin kończystych (brodawek narządów płciowych). Nie ma dowodów na to, że szczepienia te chronią przed typami HPV, które powodują powszechne kurzajki na dłoniach i stopach.
Wirus HPV jest niezwykle zróżnicowany, a jego poszczególne typy mają różne powinowactwo do tkanek i wywołują odmienne choroby. Typy HPV 6 i 11 są głównymi sprawcami kłykcin kończystych, a przed nimi chronią dostępne szczepionki. Natomiast typy HPV 1, 2, 4 i 7 są najczęściej powiązanymi z powstawaniem zwykłych kurzajek na skórze rąk, nóg czy innych części ciała. Te typy wirusa nie są objęte ochroną szczepionkową.
Dlatego też, nawet osoba zaszczepiona przeciwko HPV może nadal zarazić się wirusem powodującym kurzajki skórne i rozwinąć te zmiany. Szczepienie nie wpływa na odporność przeciwko tym konkretnym typom wirusa, które nie są uwzględnione w składzie szczepionki. Oznacza to, że profilaktyka taka jak dbanie o higienę, unikanie kontaktu z zakażonymi powierzchniami i dbanie o stan skóry pozostaje kluczowa w zapobieganiu kurzajkom skórnym, niezależnie od statusu szczepienia.
Warto podkreślić, że szczepienia przeciwko HPV są niezwykle ważne ze względu na ich rolę w profilaktyce nowotworów. Jednakże, jeśli celem jest zapobieganie kurzajkom na skórze, należy skupić się na tradycyjnych metodach higieny i unikania ekspozycji na wirusa. Informacja ta jest kluczowa dla pełnego zrozumienia zakresu ochrony, jaką oferują szczepienia, i pozwala na właściwe podejście do profilaktyki zdrowotnej.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub w aptece, istnieją pewne sytuacje, w których konsultacja z lekarzem staje się koniecznością. Jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają, lub powracają mimo prób leczenia, może to sugerować obniżoną odporność organizmu lub trudniejszy do zwalczenia typ wirusa. W takich przypadkach lekarz może zlecić dodatkowe badania, aby zidentyfikować przyczynę problemu i dobrać odpowiednią terapię.
Szczególną ostrożność należy zachować, gdy kurzajki pojawiają się w miejscach, które mogą być mylone z innymi zmianami skórnymi, takimi jak znamiona czy narośla. Jeśli dana zmiana skórna szybko zmienia swój wygląd, krwawi, boli, swędzi lub zmienia kolor, konieczna jest wizyta u lekarza, aby wykluczyć inne, potencjalnie groźne schorzenia, w tym nowotwory skóry. Samobadanie skóry i regularne kontrole są kluczowe dla wczesnego wykrycia niepokojących zmian.
Kurzajki zlokalizowane w miejscach szczególnie wrażliwych, takich jak okolice narządów płciowych, wymagają natychmiastowej konsultacji lekarskiej. Brodawki w tych rejonach mogą być symptomem infekcji przenoszonej drogą płciową, a ich niewłaściwe leczenie lub ignorowanie może prowadzić do poważnych konsekwencji zdrowotnych, w tym do rozwoju zmian nowotworowych. Lekarz będzie w stanie postawić prawidłową diagnozę i zalecić odpowiednie leczenie.
Ból związany z kurzajkami, zwłaszcza brodawkami podeszwowymi, które mogą utrudniać chodzenie, jest kolejnym sygnałem, że należy szukać pomocy medycznej. Choć niektóre metody leczenia domowego mogą przynieść ulgę, w przypadku silnego bólu lub braku poprawy, lekarz może zaproponować bardziej skuteczne metody terapii, takie jak krioterapię, laserowe usuwanie zmian, czy leczenie farmakologiczne.
W przypadku dzieci, szczególnie małych, które mogą mieć trudności z opisaniem swoich dolegliwości, rodzice powinni zwracać uwagę na wszelkie niepokojące zmiany skórne i w razie wątpliwości konsultować się z pediatrą lub dermatologiem. Wczesna interwencja medyczna często pozwala na szybsze i skuteczniejsze rozwiązanie problemu.
Jakie są najczęstsze rodzaje kurzajek i ich przyczyny
Kurzajki, znane również jako brodawki, to zmiany skórne wywołane przez różne typy wirusa brodawczaka ludzkiego (HPV). Choć wszystkie mają wspólne podłoże wirusowe, różnią się wyglądem, lokalizacją i często typem wirusa, który je powoduje. Zrozumienie tych różnic jest kluczowe dla właściwego rozpoznania i leczenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach, palcach i wokół paznokci. Charakteryzują się szorstką, grudkowatą powierzchnią i mogą występować pojedynczo lub w skupiskach. Są one zazwyczaj wywoływane przez typy HPV 1, 2 i 4.
Brodawki podeszwowe to kolejna powszechna odmiana, która lokalizuje się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz, powodując ból i dyskomfort. Mogą być mylone z odciskami, jednak ich charakterystyczną cechą jest obecność drobnych czarnych punktów, które są zatrzymanymi naczyniami krwionośnymi. Są one zazwyczaj powodowane przez typy HPV 1, 2 i 4, podobnie jak brodawki zwykłe.
Brodawki płaskie, zwane również brodawkami młodzieńczymi, zazwyczaj pojawiają się na twarzy, grzbiecie dłoni i przedramionach. Mają gładką, lekko uniesioną powierzchnię i mogą przybierać kolor skóry lub być lekko brązowe. Często występują w większych ilościach, zwłaszcza u dzieci i młodzieży, i są zazwyczaj wywoływane przez typy HPV 3 i 10.
Filiformne brodawki, czyli nitkowate, to długie i wąskie narośla, które najczęściej pojawiają się na twarzy, szczególnie w okolicy oczu, nosa i ust. Są one zazwyczaj wywoływane przez typy HPV 1, 2 i 4. Brodawki płciowe, czyli kłykciny kończyste, są przenoszone drogą płciową i pojawiają się w okolicach narządów płciowych, odbytu oraz w jamie ustnej. Są one wywoływane przez inne typy wirusa HPV, głównie 6 i 11, i wymagają specjalistycznego leczenia.
Każdy z tych typów brodawek, mimo różnic w wyglądzie i lokalizacji, ma swoje źródło w infekcji wirusem HPV. Kluczowe dla zapobiegania i leczenia jest zrozumienie drogi zakażenia oraz czynników, które sprzyjają rozwojowi tych zmian skórnych.









